IUB Kupferperlenball
Der gebärmutterfreundlich geformte Draht ist mit einer Polymerschicht ummantelt. Darauf aufgefädelt befinden sich 17 Kupferperlen, die für die Verhütung sorgen. Zwei Rückholfäden dienen später zur Entfernung des Kupferperlen-Balls.
Der sphärisch geformte IUB™ liegt flexibel und frei beweglich in der Gebärmutter, ohne Ecken und Kanten. Kaum ist der biegsame Trägerfaden durch das Einführungsröhrchen in die Gebärmutter eingesetzt, erinnert er sich an seine 3-dimensionale „Urform“ und nimmt wieder seine rundliche Gestalt an.

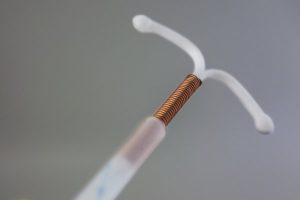 Die Kupferspirale ist ein weiches, meistens T-förmiges Stäbchen aus Kunststoff, das mit einem Kupferfaden umwickelt ist. Sie wird während der Regel durch die Ärztin in die Gebärmutter eingelegt.
Die Kupferspirale ist ein weiches, meistens T-förmiges Stäbchen aus Kunststoff, das mit einem Kupferfaden umwickelt ist. Sie wird während der Regel durch die Ärztin in die Gebärmutter eingelegt.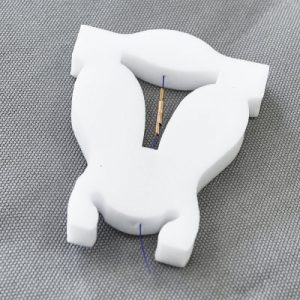 Die Kupferkette zählt zu den beliebtesten Verhütungsmitteln ohne Hormone für Frauen jeder Altersgruppe. Gerade die Tatsache, dass sie sichere Verhütung hormonfrei ermöglicht und nicht verändernd in den natürlichen Zyklus der Frau eingreift, beschert der GyneFix® Kupferkette eine hohe Aufmerksamkeit. Besonders Frauen, die einer Risiko-Gruppe angehören, weil Sie unter einem Krankheitsbild wie Migräne, depressiven Verstimmungen oder Depressionen, Diabetes (Zuckerkrankheit), Bluthochdruck, Adipositas, Karzinom oder einem erhöhten Thromboserisiko bzw. Thromboembolie, Faktor V Mutation, Lungenembolie leiden, schätzen die GyneFix® Kupferkette sehr, da sich für sie eine hormonelle Verhütung negativ auswirken kann. Zu bedenken ist ein etwas höheres Risiko für Eileiterschwangerschaften und Infektion, eine regelmäßige ärztliche Kontrolle wird empfohlen. Sie bietet einen Empfängnisschutz für 5 Jahre und hohe Verhütungsschutz mit einem Pearl-Index von 0,1 bis 0,5
Die Kupferkette zählt zu den beliebtesten Verhütungsmitteln ohne Hormone für Frauen jeder Altersgruppe. Gerade die Tatsache, dass sie sichere Verhütung hormonfrei ermöglicht und nicht verändernd in den natürlichen Zyklus der Frau eingreift, beschert der GyneFix® Kupferkette eine hohe Aufmerksamkeit. Besonders Frauen, die einer Risiko-Gruppe angehören, weil Sie unter einem Krankheitsbild wie Migräne, depressiven Verstimmungen oder Depressionen, Diabetes (Zuckerkrankheit), Bluthochdruck, Adipositas, Karzinom oder einem erhöhten Thromboserisiko bzw. Thromboembolie, Faktor V Mutation, Lungenembolie leiden, schätzen die GyneFix® Kupferkette sehr, da sich für sie eine hormonelle Verhütung negativ auswirken kann. Zu bedenken ist ein etwas höheres Risiko für Eileiterschwangerschaften und Infektion, eine regelmäßige ärztliche Kontrolle wird empfohlen. Sie bietet einen Empfängnisschutz für 5 Jahre und hohe Verhütungsschutz mit einem Pearl-Index von 0,1 bis 0,5 Die Gestagenspirale ist für Frauen geeignet, die langfristig verhüten möchten und wenig Hormone einnehmen möchten. Einnahmefehler wie beispielsweise bei der Pille sind ausgeschlossen.
Die Gestagenspirale ist für Frauen geeignet, die langfristig verhüten möchten und wenig Hormone einnehmen möchten. Einnahmefehler wie beispielsweise bei der Pille sind ausgeschlossen.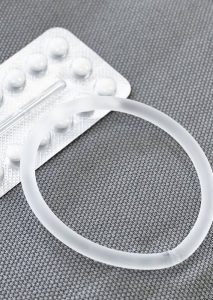 Die Pille enthält ein synthetisch hergestelltes Östrogen und Gestagen. Derzeit gibt es zwei chemische Östrogene, die hier Anwendung finden: Ethinylestradiol und Estradiolvalerat. Für die Rolle des Gestagens steht mittlerweile eine Vielzahl von chemischen Verbindungen zur Verfügung, die alle die Wirkung des natürlichen Gelbkörperhormons Progesteron nachahmen.
Die Pille enthält ein synthetisch hergestelltes Östrogen und Gestagen. Derzeit gibt es zwei chemische Östrogene, die hier Anwendung finden: Ethinylestradiol und Estradiolvalerat. Für die Rolle des Gestagens steht mittlerweile eine Vielzahl von chemischen Verbindungen zur Verfügung, die alle die Wirkung des natürlichen Gelbkörperhormons Progesteron nachahmen. Die erweiterte Krebsvorsorge beinhaltete Untersuchungen, die von den gesetzlichen Krankenkassen nicht als Vorsorgeuntersuchungen übernommen werden. Sie können hiermit jedoch die Aussagekraft und Sicherheit Ihrer Krebsvorsorge individuell deutlich erhöhen. Sprechen Sie uns bei Fragen gerne an und wir erklären Ihnen die Möglichkeiten auch im persönlichen Gespräch.
Die erweiterte Krebsvorsorge beinhaltete Untersuchungen, die von den gesetzlichen Krankenkassen nicht als Vorsorgeuntersuchungen übernommen werden. Sie können hiermit jedoch die Aussagekraft und Sicherheit Ihrer Krebsvorsorge individuell deutlich erhöhen. Sprechen Sie uns bei Fragen gerne an und wir erklären Ihnen die Möglichkeiten auch im persönlichen Gespräch. Infektionen mit Humanen Papilloma Viren (Warzenviren) gehören zu den häufigsten Erkrankungen, die über den Geschlechtsverkehr übertragen werden. Mittlerweile kennt man ca. 150 verschiedene Typen, die in low-risk und high-risk Typen unterschieden werden. Low-risk Typen verursachen die sogenannten Feigwarzen (Condylome). High-risk Typen, die über mehrere Jahre im Körper verbleiben, sind der entscheidende, wenn auch nicht alleinige Faktor für das Entstehen von Krebsvorstufen und Krebs an Gebärmutterhals, Vulva, Vagina und Anus.
Infektionen mit Humanen Papilloma Viren (Warzenviren) gehören zu den häufigsten Erkrankungen, die über den Geschlechtsverkehr übertragen werden. Mittlerweile kennt man ca. 150 verschiedene Typen, die in low-risk und high-risk Typen unterschieden werden. Low-risk Typen verursachen die sogenannten Feigwarzen (Condylome). High-risk Typen, die über mehrere Jahre im Körper verbleiben, sind der entscheidende, wenn auch nicht alleinige Faktor für das Entstehen von Krebsvorstufen und Krebs an Gebärmutterhals, Vulva, Vagina und Anus.